ドレーンは語る 〜夏目誠治〜
情報ドレーン:
性状、色
効いていないとき→ズレてる(跳ねる という)、閉塞
治療ドレーン:
排液すること
- ドレーン
→汚い液体でてる時のみ信用できる
→きれいな排液は信用できない
- 縫合不全
→まずドレナージ
色:
おぺ後すぐ→やや赤い(淡血性)→徐々にうす赤く(淡々血性)
(腹腔内に血糊残ってる)
漿液性(オレンジぽい感じ)
やばい赤
→血性、濃さ(真っ赤)、固まり(コアグラ)、温度(人肌)
他のやばい色:
茶、べちょい、臭い→便
緑→胆汁、小腸液(粘り気△、臭くない)
蛍光緑→緑膿菌、魚の腐った臭い
濁った白、灰→リンパ漏(TG、さらさら、臭くない、白混じりの赤、食事とると増える)、感染(ドロドロ、臭い、食事で増えない)
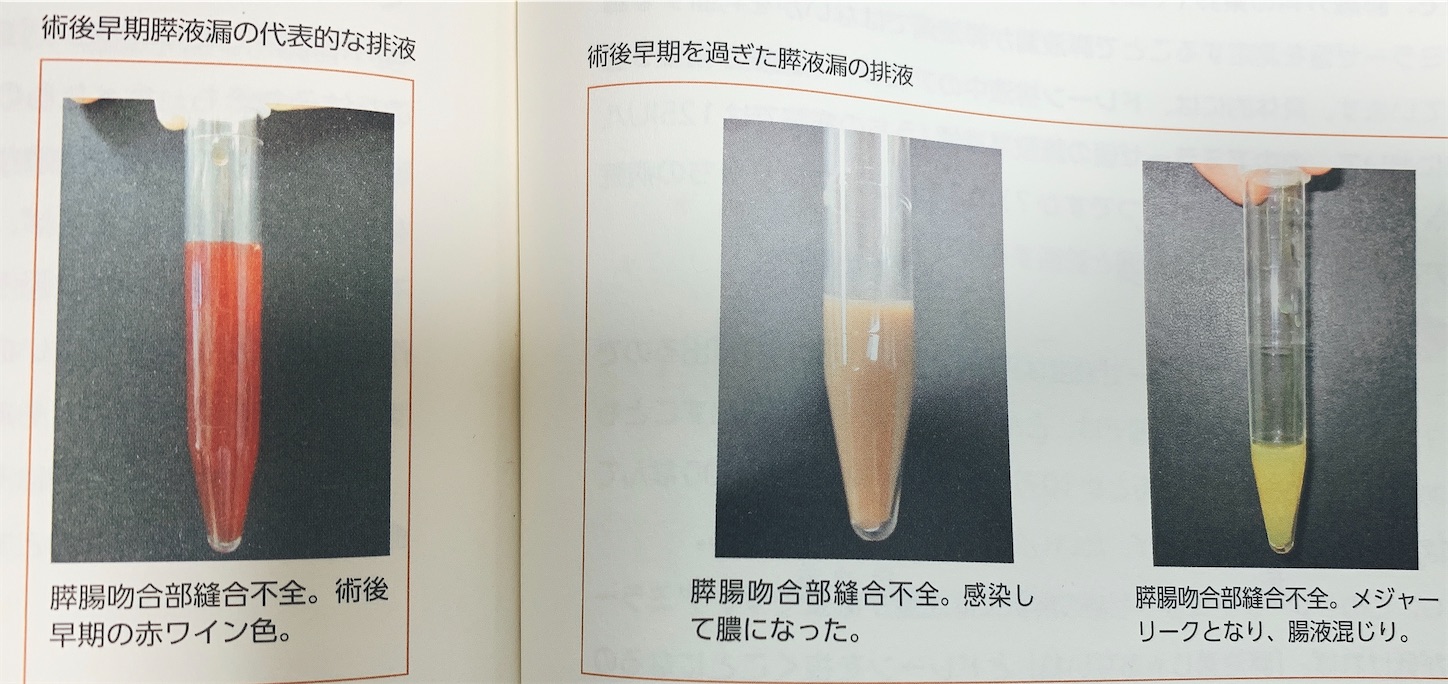
赤ワイン色→膵液漏の初期、テカリあり、感染すると白くなる、定義:AMY 3日3倍の400〜
おしるし という(小さい血管からの出血、大量出血の予兆)
→縫合不全か
- カス
→膵液漏により、消化された組織、正常のことも
- まず刺入部観察→脇漏れしてないか、皮膚から出血ないか→固定部みる(糸の緩みないか)→周囲皮膚みる(テープかぶれ、膵液でやられた)
- ドレーンの固定大切:
Ω型で固定する
原則2箇所固定(1箇所は刺入部すぐのとこで固定)
服や下着のゴム部分は避ける
他のドレーンと干渉しないように
ポイント:
量(少なくても詰まっていないか)、色(赤、茶、白、緑全てout)、臭い、温度、その他(ネバネバ、コアグラ、カス)
管理:
ミルキングでしごく(鉗子か手もみ)→停滞、air取り除く
抜けたら→穴観察して出血ないか、ドレーンの先端欠けてないか、腹痛とか訴えてないか
出血:
バイタル、意識、手足の発汗、抹消動脈触れるか
出血以外:
腹痛、腹の張り、熱とかチェック
内/外ドレーン:(正式ではない)
内:腸管、胆管、膵管内の→問題なくとも腸液、膵液、胆汁出てくるのが内
外:吻合部、ズブフレとか→〇〇液出てきたら異常なのが外
ドレナージ不良:
排液減った、止まった→脇漏れ、閉塞ないか
→折れ曲がってる(kink)とか
- 開放式/閉鎖式ドレーン
開放式:ガーゼ当ててるだけ、逆行性感染多い
閉鎖式:バッグに繋ぐ(持続吸引式←吸える範囲せまめ と自然に出ていくやつ←低い位置に置く)(賛否両論)
→少量の排液だと正確に測れない→抜去のタイミング測りにくい
→開放式なら少量でもガーゼの汚れ具合で僅かな量の変化見れる→抜去のタイミング測れる(膵液漏で10ml切った時とか開放式に切り替える)
- 瘻孔:
体内外を繋ぐトンネル、皮膚と腹腔内を繋ぐトンネル
→ドレーンは異物で炎症起きて繊維化組織でかさぶた化する
→デメリット:排液できる範囲が狭まってしまう
→7日前後で完成する(〜14とか)
→POD7前後で排液はきれいなのに熱発したら、
瘻孔の影響で狭い範囲しかドレナージできず、ドレナージできない範囲で膿瘍できている可能性考える
→メリット:ドレーン抜けても排液が腹腔内全体に広がらなくて済む、ドレーンの入れ直し効く
- 開腹よりラパロの方が瘻孔できるのに時間かかる
ドレーン交換の意義:
粘稠度の高い排液が続くとドレーン詰まるから
ドレーンの位置調整のため→普通、ドレーンはどこから漏れてもいいように深め、奥の方に留置する
→手前から縫合不全起きた時そこに合わせてドレーン置く
かといって瘻孔できる前に交換するとドレーンが跳ねる(明後日の方向に入っちゃうこと)
→詰まるから変えたいけど早くてもだめ→POD10前後がいいか…
- ドレーン交換:
@透視室
皮膚消毒、局麻、ドレーンの固定糸も切っておく→古いドレーンからガイドワイヤー入れる→先端から出たらカテ抜く
→ガイドにかぶせるように造影用のカテ入れて、ガイドワイヤー抜く
→瘻孔造影検査で瘻孔できてるかチェック→造影剤入れてみて、一直線に瘻孔見えたら完成、腹腔内に広がったら未完成
→腸管造影されたら縫合不全
cavity:
腸管と瘻孔の間の袋状のスペース
これあると縫合不全治りにくい
限局した膿のゾーン
→ドレーン交換はcavityにあたるように入れる
→縫って固定してテープでも固定して終了
- マイナーリーク:
絶食、ドレーン管理だけで治る
- メジャーリーク:
おぺ必要
マイナーリーク:
cavityにドレーン先端しっかり入っていれば時間と共に縮小し治る(側孔だとやっぱりイマイチだから交換する必要ある)→一本化という(縫合不全部と瘻孔と皮膚の出口が一直線になること)
→ここまで来たらドレーン細くしたり浅くしたりしていく
→細くすることで圧弱くなって傷が閉鎖していく(圧つよいとずっと傷ひらきっぱ)
交換当日:
前投薬で鎮痛、鎮静出すことも
BP、SpO2モニターしながら
交換後発熱することよくある
- 抜去はCT撮ってドレーン周囲に液体貯留ないことを確認してから
- 抜去時:抜くドレーン間違えないようにしつこくチェック
- 胃切
→一般的には幽門側胃切除のこと指す、distal gastrectomy、ディスタールという
→ビルⅠ、Ⅱ、ルーワイ法
- ビルロートⅠ法のドレーンの役割2つ:
→残胃十二指腸吻合部の縫合不全に対するドレナージ と 膵液漏のドレナージ
→胃切なのに膵液漏なのは、おぺ時に膵臓周りのリンパ節郭清しているから
→テカリのある赤ワイン色に注意→AMY3日、3倍の400〜で診断
- ビルロートII法、ルーワイのドレーン:
→残胃と空腸吻合
→ここは、ビルⅠ(ちょい引っ張って胃と十二つなげてる)と違ってテンションあんまかからんから縫合不全なりにくい→ドレーンいらん
→やはり膵液漏が怖い
→ドレナージ弱いと十二指腸断端に炎症波及して縫合不全に
→ドレーンは十二指腸と膵周囲両方いけるように肝下面に留置
- 直腸前方切除術:
直腸低位前方切除術→肛門に近い位置でS状結腸と下部直腸吻合する、low anteior resection ローアンテ
直腸高位前方切除術→比較的口側で吻合する、ハイアンテ
→膵液漏にはならないため、基本的に縫合不全が怖い
→うんちの破壊力最強
→一旦縫合不全なると再手術考えなければならない
→疑ったら絶食で腸管安静にして、ドレーン追加やら交換やらするが無理だと判断したら即おぺ
- 再手術 りおぺ
→口側の腸管(横行結腸など)に人工肛門造設(縫合不全部に流入する便の量減らす)とドレナージ(人工肛門作っても多少は流れてくる便を排出するためドレーン入れ直す)、腹腔内洗浄して終わり
- 膵液漏:
膵液本体は無色透明
術後早期は、赤ワイン色、褐色、テカリ、鮮血とはまた異なる
→周囲の小血管、組織を溶かし、血液で赤、タンパクでテカって見えるとか
- 術後早期以降
→管の中にカス混じってきて、白っぽくなる
→感染併発すると膿混じりで…
→メジャーリークなると腸液混じって黄色っぽくなる
定義:
術後3日以降において、AMY基準値の3倍にあたる400〜(〜133までが正常)
→5万-10万なんて高値もあり得る
→逆に低くても、排液量多い時は復水やリンパ液で薄まっているだけのことも
→つまり、見た目と量で判断する
→AMY低くてもテカリやカス混じりなら疑うし、量が多い時も膵液漏がマスクされてる可能性考える
管理:
固定、皮膚の観察は同じ
排液は基本的に粘稠度が高く詰まる可能性を常に考える→指でしごくか鉗子でミルキング
その他、発熱も重要
→まずドレナージ不良疑い、CT、US検査→ドレナージされていない液体貯留があればドレーン交換
出血の恐怖:
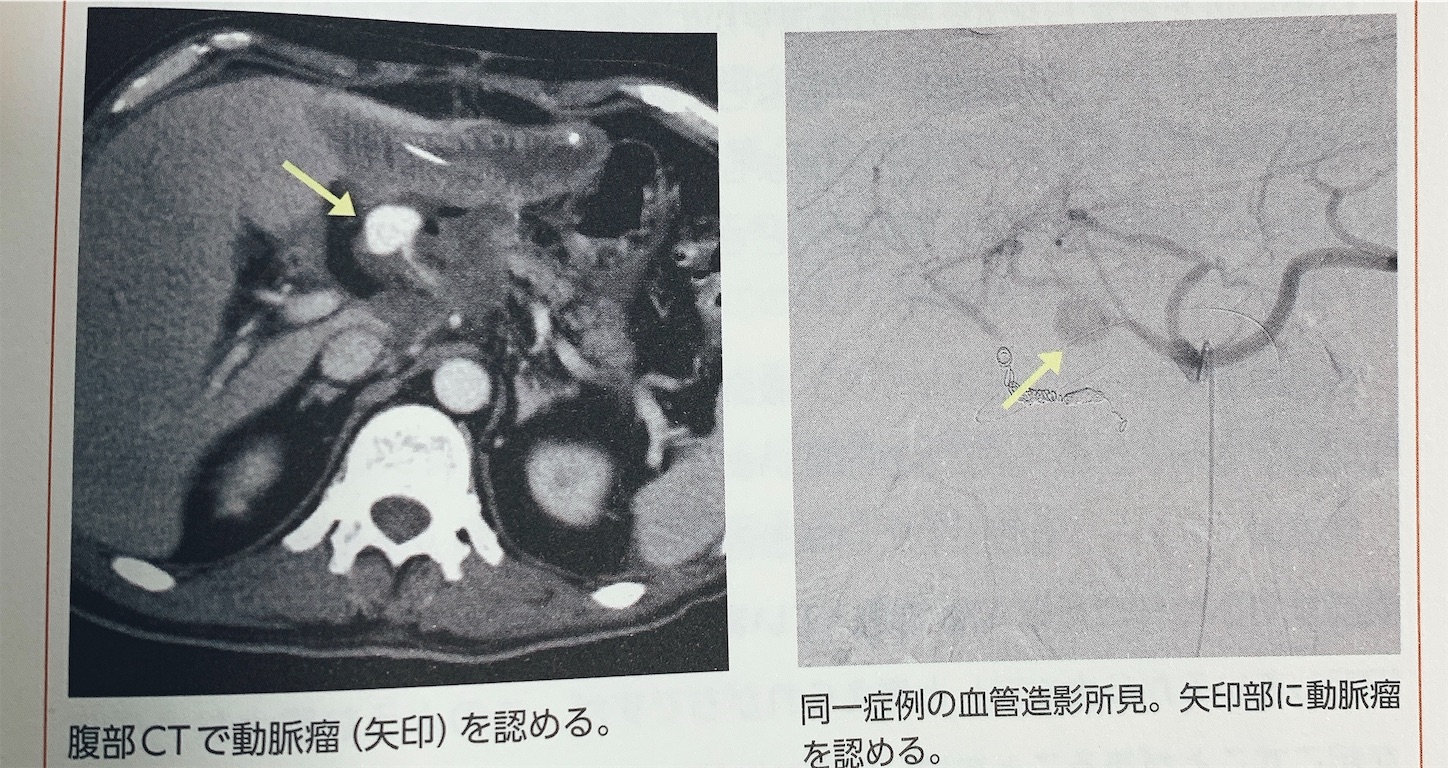
リンパ節郭清により血管が丸裸→膵液ぶっかかり動脈瘤→破裂
大出血したら:
人手集める、意識、血圧、腹部膨満、脇漏れなど観察→造影CTで出血部特定→血管造影でコイル塞栓とか
- 膵液漏起こす術式:
PD:
ポイントは、膵臓と腸管が吻合しているということ
ドレーンは、膵腸吻合部、胆管空腸吻合部の背側に置く
→膵管チューブ:
膵腸吻合部の減圧
内径確保
の目的
吊り上げた腸管の先端から体外に出す
合併症:
創感染、腸閉塞、胃内容排泄遅延、膵液漏、胆汁漏
- 膵液漏:
腸液(エンテロキナーゼ)と混ざり、活性化しててヤバイ
- 重症度:
A ドレーンから漏れているけど、膿まずに治った
B ドレーンは赤ワイン色、膿んでしまいなかなか治らなかった
C ドレーン膿んでしまい、出血まで行ってしまった
膵管チューブ:
1、2㎜と細い
ねじれやすい
チューブの閉塞疑った時(タンパク栓とか)→小さいシリンジで軽く吸ってみる(引きすぎ禁忌)、生食で洗浄するのも一応おk(あんま押し込みたくないけど)
排液が急に黄色く→チューブが抜けてきて腸管に側孔ある状態(逸脱)→レントゲンで確認
- 胆汁漏:
めったにない→術後早期(3、4日くらい)で抜く
- 肝切除:
出血が時に怖い→肝臓は血管の塊り
排液の温度、コアグラの有無、白いガーゼとの比較 で判断
裏技:簡易血液ガス分析機でHb測って測定不能なら問題なし、5g/dlとかならちょっとやばいかも
→再開腹か経過観察か…